L'apnea nel sonno: sapere tutto!
Pubblicata il 6 nov 2020 • Aggiornato il 10 nov 2020 • Da Doriany Samair
Cos'è l'apnea nel sonno? Come si fa a sapere se si soffre di apnea nel sonno? Quali sono le conseguenze sulla salute dell'apnea del sonno? L'apnea nel sonno provoca il russare? Come si fa a farsi diagnosticare? Come si può curare l'apnea del sonno?
Vi raccontiamo tutto nel nostro articolo!

Cos'è l'apnea nel sonno (fisiopatologia, manifestazioni cliniche, epidemiologia) ?
L'apnea del sonno, nota anche come Sindrome dell'Apnea-Ipopnea Ostruttiva del Sonno (o OSAS) è un disturbo respiratorio che si manifesta con ripetute e incontrollate interruzioni della respirazione (apnee) durante il sonno.
Questa ostruzione delle vie aeree è spesso dovuta al rilassamento dei muscoli della faringe e della lingua durante il sonno. L'apnea si verifica quando le vie aeree sono completamente ostruite e l'ipopnea si verifica quando il passaggio dell'aria attraverso le vie aeree è ridotto (ostruzione parziale). Le vibrazioni prodotte durante il passaggio "ridotto" dell'aria (alla base della lingua e del velo del palato) sono all'origine del russare notturno fortemente associato a questa sindrome.
Fonte: GLMS
Durante un episodio di apnea, il corpo è privato di ossigeno (ipossia) che fa scattare un meccanismo di riflesso che permette la riapertura delle vie aeree. Questo induce nel paziente dei micro risvegli inconsci. Questi episodi durano da 10 a 30 secondi e si verificano in media 5 volte per ora di sonno (fino a 100 volte per notte). È a causa della frequenza di questi episodi apneici che è difficile se non impossibile avere un sonno "riposante". Per questo motivo le persone con apnea del sonno sono spesso soggette a sonnolenza diurna e stanchezza cronica. Alcuni pazienti hanno problemi di memoria o difficoltà di concentrazione, mal di testa, diminuzione della vigilanza (queste persone sono più frequentemente vittime di incidenti sul lavoro o in auto), irritabilità o anche un calo della libido.
La maggior parte di questi sintomi sono reversibili grazie al trattamento dell'apnea, che dovrebbe ridurre la frammentazione del sonno.
Questa sindrome colpisce circa il 4% della popolazione, ma la sua incidenza aumenta linearmente con l'età:
L'età, e quindi l'invecchiamento (accompagnato dalla rigidità delle vie aeree) è il principale fattore di rischio per l'apnea del sonno. Tuttavia, queste cifre devono essere interpretate con cautela a causa dell'esistenza di casi asintomatici in alcune persone (possibile sottovalutazione).
Si può notare che questa sindrome è piuttosto maschile: è due volte più frequente negli uomini che nelle donne.
D'altra parte, il secondo fattore di rischio per questa malattia è l'obesità. L'eccesso di grasso nella zona del collo nelle persone in sovrappeso o obese li espone a maggiori rischi a causa della diminuzione del diametro dei condotti respiratori. Tuttavia, non tutti gli obesi hanno l'apnea del sonno. Ci può essere una predisposizione genetica e anatomica (ad esempio un piccolo spazio dietro la lingua, una particolare dimensione e morfologia della mascella) che rende una persona più suscettibile all'apnea del sonno.
Come viene diagnosticata l'apnea del sonno? Come faccio a sapere se soffro di apnea del sonno?
Si parla davvero di apnea del sonno quando si ha un'interruzione della respirazione di più di 10 secondi per più di 5 volte per ora di sonno.
Ci sono molti questionari che portano al sospetto di apnea del sonno, ma va notato che solo "test del sonno" sono raccomandati e riconosciuti per la diagnosi di OSAS.
Infatti, una polisonnografia deve essere eseguita per analizzare il sonno, spesso in un centro medico specializzato. È un esame completo, di riferimento, che registra tutta l'attività che emana dal corpo durante il sonno: cattura i segnali elettrici, ne analizza il ritmo per descrivere le diverse fasi del sonno.
Richiede una serie di test come un elettroencefalogramma (registra l'attività cerebrale), un elettromiogramma (registra l'attività muscolare), un elettrooculogramma (riflette i movimenti degli occhi), un elettrocardiogramma (registra l'attività cardiaca).
Inoltre, può essere richiesto un poligrafo ventilatorio notturno, che consiste nel registrare la respirazione (durante almeno sei ore di sonno) il più delle volte a casa, con l'aiuto di :
- un sensore nasale, che misura le variazioni di pressione nelle vie aeree superiori,
- cinture addominali e pettorali che seguono i movimenti respiratori,
- un sensore sonoro per analizzare il russare,
- pulsossimetria, che consiste nel posizionare un ossimetro sulla punta delle dita per misurare l'ossigenazione del sangue.
Per determinare la gravità della malattia, si misura il numero di apnea/ipopnea per ora di sonno: si chiama indice di apnea/ipopnea (AHI).
Fonte: Sonno Service
Quali sono i rischi per la salute? Quali sono le complicazioni di questa sindrome?
La sindrome dell'apnea del sonno non è direttamente pericolosa per la vita, bisogna sapere che espone i pazienti a complicazioni cardiovascolari e cerebrovascolari (ipertensione arteriosa, disturbi del ritmo cardiaco, aterosclerosi, ischemia cardiaca, insufficienza cardiaca), o anche al diabete di tipo 2 o alla sindrome metabolica (obesità addominale associata a disturbi metabolici). Questo tipo di condizione aumenta il rischio cardiovascolare globale di un paziente, cioè il rischio per l'individuo di soccombere ad una patologia cardiaca per un periodo di 10 anni.
Episodi di apnea (o ipopnea) che privano temporaneamente (o riducono) il corpo di un normale apporto di ossigeno hanno conseguenze deleterie. Più volte per ora di sonno, per superare questi episodi di ipossia (mancanza di ossigeno), l'organismo predispone i riflessi stimolando eccessivamente il sistema nervoso simpatico (che controlla la frequenza cardiaca, la forza di contrazione del miocardio o del muscolo cardiaco) che rilascerà fattori che influenzano i parametri metabolici e cardiaci (come il cortisolo rilasciato in caso di stress o le catecolamine come l'adrenalina). Machinicamente, in uno stato di ipossia, il corpo compenserà aumentando il lavoro del cuore e la pressione sanguigna, si dice "se non c'è più ossigeno è perché il cuore non pompa abbastanza sangue (vettore di ossigeno per gli organi)". Inoltre, la maggiore esposizione delle cellule delle pareti vascolari allo stress ossidativo e all'infiammazione favorisce e accelera il fenomeno dell'aterosclerosi (i depositi di grasso sulle pareti dei vasi sanguigni) che porta alla maggior parte delle malattie coronariche.
Come curare l'apnea del sonno (stile di vita, trattamenti e consigli...)?
In primo luogo, l'attenzione è rivolta alle misure igienico-dietetiche: orari di sonno regolari, smettere di fumare, evitare l'alcol o i sonniferi (compresi i farmaci e gli ansiolitici) sono raccomandati per promuovere il sonno naturale e il controllo del peso (dieta equilibrata).
I suggerimenti sono stati evidenziati per aumentare il comfort durante la notte, evitando anche la posizione dorsale che favorisce il russare. Dormire su un lato ridurrebbe il numero di episodi ostruttivi per notte.
Gli apparecchi dentali chiamati ortesi di avanzamento mandibolare sono indicati in apnea da lieve a moderata (AHI tra 15 e 30) senza sintomi gravi: consistono nello spingere in avanti la mascella inferiore (aumentando lo spazio tra la base della lingua e la faringe) e nel tenere la lingua in posizione anteriore, che facilita il passaggio dell'aria. Si tratta di dispositivi su misura da indossare ogni sera. A volte vengono utilizzati in caso di fallimento o di intolleranza della ventilazione a pressione positiva continua delle vie aeree.
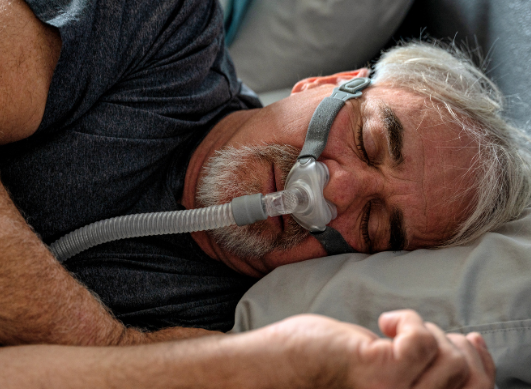
La ventilazione notturna è indicata in caso di apnea grave (AHI >30) o di apnea moderata se i sintomi sono gravi (malattia cardiovascolare sottostante). Utilizza dispositivi di pressione positiva continua delle vie aeree (noti come APPC): ciò comporta l'invio di aria (leggermente sovra-pressurizzata) attraverso una maschera facciale nelle vie aeree per mantenere aperte le vie aeree durante il sonno. Questo tipo di installazione è restrittiva ma offre ottimi risultati. Esistono diversi tipi di maschere (narici, che coprono il naso e/o la bocca), dispositivi e accessori per aiutare i pazienti a trovare il modello più confortevole.
La prescrizione deve essere rinnovata ogni anno. La copertura e il rimborso da parte dell'Assicurazione Malattia è condizionato ad un minimo di 3 ore di utilizzo a notte (oltre 24 ore) con una chiara dimostrazione dell'efficacia di questo trattamento.
Si può notare che i due trattamenti hanno un'efficacia paragonabile. Infatti, nonostante i risultati più evidenti per gli APPC, i pazienti che indossano l'apparecchio durante la notte tendono a tenerlo più a lungo, in modo che l'efficacia complessiva sia relativamente simile.
Come ultima risorsa, e se altri trattamenti per l'apnea del sonno falliscono, si può ricorrere all'intervento chirurgico. Tuttavia, questa opzione è riservata ai pazienti con anomalie anatomiche della sfera otorinolaringoiatrica e maxillo-facciale.
L'apnea del sonno espone i pazienti a rischi cardiovascolari significativi, da cui la sfida di diagnosticare questa patologia cronica.
Gli oggetti collegati sembrano aiutare l'utente a prendere coscienza dell'importanza dell'igiene e della salute del sonno.
Possiamo citare i Smartwatch Fitbit, 'Apple Watch, l'orologio Polar Sleep + che generano dati a partire dall'attività fisica e dal sonno ou il smartwatch francese “Withings Scanwatch”, un vero e proprio strumento di monitoraggio medico (avendo ricevuto la convalida medica CE) perché è in grado di registrare un ECG (elettrocardiogramma).
Anche se non sostituisce una vera diagnosi medica di apnea del sonno, si spera che questo tipo di dispositivo collegato aiuti gli utenti ad essere attenti ai primi segni della malattia.
Questo articolo vi è stato utile?
Condividete la vostra opinione e le vostre domande nei commenti qui di seguito!
Forza a tutte e tutti!
4 commenti
Ti piacerà anche

Lottare contro i sintomi della schizofrenia: un lungo percorso contro la paranoia dopo rifiuto
6 mar 2019 • 1 commento

Smettere gli alimenti industriali per lottare contro l’obesità, il diabete, la malattia di Lyme e la depressione
8 feb 2019 • 4 commenti

 Facebook
Facebook Twitter
Twitter